2014/01
Vývoj algoritmov v liečbe diabetes mellitus 2. typu
MUDr. Vladimír Uličiansky
Súč Klin Pr 2014; 1: 32–37
Súhrn
Tvár diabetes mellitus sa neustále mení. Klinické algoritmy sú založené na medicíne dôkazov a na personalizovanom terapeutickom prístupe. Potreba aktualizácie algoritmov je vedená zvýšenou komplexnosťou manažmentu glykémie pri diabetes mellitus 2. typu. V tejto práci sú rozoberané zmeny v algoritmoch Slovenskej diabetologickej spoločnosti, Americkej diabetologickej asociácie, Európskej asociácie pre štúdium diabetu a Americkej asociácie klinických endokrinológov.
Kľúčové slová
diabetes mellitus 2. typu – glykemická kompenzácia – terapeutický algoritmus – personalizovaný prístup
Summary
Development of algorithms in the treatment of type 2 diabetes mellitus. Diabetes mellitus is a constantly changing disease. Clinical algorithms are based on medical evidence and an individualized therapeutic approach. A need to update the algorithms is driven by the increased complexity of glycaemia management in type 2 diabetes mellitus. This paper addresses the changes in the algorithms of the Slovak Diabetes Society, the American Diabetes Association/the European Association for the Study of Diabetes (ADA/EASD) and the American Association of Clinical Endocrinologists and American College of Endocrinology.
Keywords
type 2 diabetes mellitus – glycaemic control – treatment algorithm – personalized approach
„Každý medicínsky odbor má svoju minulosť, prítomnosť a budúcnosť...“
Diabetológia patrí medzi dynamické medicínske odbory, v ktorých vedecké poznatky, výsledky veľkých randomizovaných kontrolovaných klinických štúdií a skúsenosti z klinickej praxe prinášajú neustále nové informácie, ktoré významným spôsobom ovplyvňujú liečbu a celkovú starostlivosť o diabetického pacienta.
Algoritmus je presná postupnosť krokov a inštrukcií, ktorá vedie k zvládnutiu určitej činnosti. Medicínsky zameraný algoritmus predstavuje konsenzus odporúčaných vyšetrení, či liečebných postupov so snahou dosiahnutia prehľadnosti a komplexnosti uvedenej problematiky. V klinickej praxi sa najčastejšie používajú diagnostické a terapeutické algoritmy. Terapeutické algoritmy obsahujú aj údaje, ktoré majú význam pre výber konkrétneho lieku, a ciele, ktoré je vhodné dosiahnuť [1,2].
Lekár v praxi na základe klinickej skúsenosti získava a interpretuje údaje z anamnézy, fyzikálneho vyšetrenia, diagnostických testov a pod. Hodnotí základné ochorenie, komorbiditu, ale aj sociálnu situáciu. Formuluje klinický problém. Kroky pri aplikácii algoritmu liečby v klinickej praxi sú uvedené v grafe 1.
Kroky pri aplikácii algoritmu liečby v klinickej praxi
Algoritmy sa stávajú dôležitou zložkou medicínskej praxe. Sú uvádzané v odporúčaniach („guidelines“) rôznych odborných spoločností, publikované v časopisoch i v knižnej literatúre [3].
Veľmi podrobné odporúčania na liečbu diabetes mellitus (DM) s hodnotením podľa EBM s graficky prepracovaným algoritmom vypracovala a opakovane aktualizovala Americká asociácia klinických endokrinológov (AACE) [3], Kanadská diabetologická asociácia [4] a britský National Institue for Health and Clinical Excellence – NICE clinical guidelines [5]. Prehľadný typ algoritmu publikovala Nemecká diabetologická asociácia [6] a Španielska diabetologická spoločnosť, ktorá do algoritmu zapracovala aj lokálne špecifické otázky [7].
Medzi najznámejšie algoritmy patrí konsenzuálny algoritmus Americkej diabetologickej asociácie a Európskej asociácie pre štúdium diabetu ADA/ EASD, ktorý je súčasťou názorového stanoviska (position statement) [8].
V roku 2007 boli schválené Odporúčania Slovenskej diabetologickej spoločnosti pre diagnostiku a liečbu diabetes mellitus 2. typu (2007) [9]. Výrazná aktualizácia algoritmu liečby DM2 v klinickej praxi bola publikovaná v roku 2011 [10].
Nový algoritmus vychádzal z údajov medicíny dôkazov, odrážal aktuálne prístupy v medzinárodných algoritmoch, pričom rešpektoval indikačné obmedzenia Slovenskej republiky (IO SR) platné k 1. 10. 2011.
V aktualizácii je zachovaná základná filozofia liečebného postupu – nasadenie úvodnej liečby podľa hodnôt HbA1c: monoterapia OAD, kombinovaná liečba OAD, kombinovaná liečba OAD a inzulínu a liečba inzulínom. Podrobnejšie je rozpísaná liečba inzulínom a inzulínovými analógmi. Oproti roku 2007 sa rozšírila paleta dostupných liekov, hlavne čo sa týka liečby založenej na inkretínovom účinku, do ktorej patria agonisty GLP‑1 receptorov (exenatid, liraglutid, exenatid s predĺženým uvoľňovaním) a inhibítory dipeptidyl peptidázy – 4 (sitagliptín, vildagliptín, saxagliptín, linagliptín). Zároveň sa zpřesnili niektoré indikácie farmák.
Jedným z hlavných faktorov pri výbere liekovej skupiny alebo jednotlivého lieku v konkrétnej skupine pri úvode alebo zmene liečby je stupeň glykemickej kompenzácie. Podľa metabolickej kompenzácie je možné rozdeliť začiatok, prípadne úpravu liečby DM do troch skupín v rozmedzí HbA1c 6,5–7,5 %; 7,6–9,0 % a nad 9,0 %.
V texte algoritmu je zdôraznený personalizovaný (individualizovaný) prístup k liečbe pacienta, ktorý zahŕňa tieto prvky: zhodnotenie celkového klinického stavu chorého, určenie individuálnych terapeutických cieľov a adekvátny výber terapie pri rešpektovaní osobnosti pacienta. Individualizovaný prístup je v kontexte zdravotného stavu pacienta a zároveň vo vlastnostiach liekov na zníženie hyperglykémie.
Personalizovaný komplexný prístup k pacientovi zahŕňa tieto hodnotenia:
• zhodnotenie celkového klinického stavu pacienta,
• vek,
• dĺžka trvania DM, zhodnotenie stupňa progresie ochorenia,
• hmotnosť,
• zhodnotenie metabolického stavu:
• stupeň metabolickej kompenzácie: výška hyperglykémie, hodnota HbA1c, ketolátky v moči,
• druh prevažujúcej hyperglykémie (hyperglykémia nalačno alebo postprandiálne),
• patofyziologické hľadisko: inzulínová rezistencia/ deficit inzulínu, inkretínový defekt,
• určenie prítomnosti kardiovaskulárnych ochorení (infarkt myokardu, srdcové zlyhávanie, cievna mozková príhoda),
• zhodnotenie renálnych funkcií, event. prítomnosti chronického obličkového ochorenia,
• zhodnotenie hepatálnych funkcií,
• určenie prítomnosti ďalších ochorení,
• stanovenie konkrétnych terapeutických cieľov,
• zváženie možnosti selfmonitoringu glykémie,
• sociálne zázemie pacienta.
Pri stanovení cieľových hodnôt HbA1c a pri výbere liečby DM je prínosné použitie postupu na základe hodnôt glykovaného hemoglobínu (HbA1c), veku, telesnej hmotnosti, komplikácií a dĺžky trvania DM – v skratke: A1C and ABCD (Age, Body weight, Complications and Disease Duration) [11]. Konkrétne údaje sú v tab. 1.
Kľúčové parametre lieku pre výber lieku na terapiu hyperglykémie sú nasledovné:
• potenciál lieku na zníženie HbA1c a na dosiahnutie a udržanie glykemickej kompenzácie,
• ovplyvnenie postprandiálnej hyperglykémie,
• vplyv na inzulínovú rezistenciu a inzulínovú sekrečnú kapacitu,
• bezpečnostný profil, výskyt nežiaducich účinkov, znášanlivosť,
• riziko hypoglykémie,
• riziko prírastku na hmotnosti,
• vplyv na lipidy, hypertenziu a na kardiovaskulárny systém,
• spôsob aplikácie (perorálne, injekčne), frekvencia podávania,
• dlhodobý priaznivý účinok liečby, mimoglykemické účinky, ktoré by mohliznížiť výskyt chronických komplikácií cukrovky,
• dlhodobá adherencia pacienta k liečbe,
• zváženie potenciálneho rizika voči zisku pri intenzívnom liečebnom prístupe pre konkrétneho pacienta,
• cena,
• administratívne opatrenia.
Algoritmus liečby z roku 2011 [10] umožňuje jeho aktualizáciu podľa súhrnov charakteristických vlastností lieku (SPC), ktoré schvaľuje Európska lieková agentúra (European Medicine Agency – EMA) [12], podľa indikačných obmedzení (IO) v Slovenskej republike, ktoré sú publikované na internetovej stránke Ministerstva zdravotníctva SR [13] a na základe informácií o liekoch od Štátneho ústavu pre kontrolu liečiv (ŠÚKL) [14].
Najväčšia zmena v roku 2013, ktorá sa odrazila v algoritme liečby, bola ohľadom indikácie inhibítorov DPP‑ 4 v kombinácii s inzulínom [15]. Nové IO boli v dôsledku harmonizácie terapeutických odporúčaní v rámci Európskej únie.
Grafická štruktúra algoritmu umožňuje zvýraznenie rôznych indikácii farmakoterapie DM2. V roku 2013 bol publikovaný algoritmus liečby s uvedením preferovaných liekov v staršom veku [16].
Výsledky klinických štúdií (ukončené v roku 2013) so saxagliptínom (štúdia SAVOR – „Saxagliptín and Cardiovascular Outcomes in Patients with Type 2 Diabetes Mellitus“) [17] a s alogliptínom (štúdia EXAMINE – „Alogliptin after Acute Coronary Syndrome in Patients with Type 2 Diabetes“) [18] neviedli k zmene algoritmov liečby DM2 na medzinárodnej a ani na národnej úrovni.
Vývoj názorov v odporúčaniach medzinárodných odborných společnosti Stanovisko Americkej diabetologickej asociácie (ADA) a Európskej asociácie pre štúdium diabetu (EASD) 2012 [8]
Po niekoľkoročnom plánovaní, diskusiách a recenziách boli v roku 2012 vypracované odporúčania pre manažment hyperglykémie u pacientov s diabetes mellitus 2. typu, ktoré spoločne vypracovali Americká diabetologická asociácia (ADA) a Európska asociácia pre štúdium diabetu (EASD). Dôvodom aktualizácie odporúčaní boli nové informácie ohľadom prospešnosti a rizika glykemickej kompenzácie. Pribudli dôkazy o účinnosti a bezpečnosti niektorých nových liekových skupín na jednej strane a na druhej strane prax priniesla terapeutické obmedzenia, pričom určité lieky boli aj vyradené z používania. Ozývali sa častejšie hlasy smerujúce k liečbe zameranej na pacienta. Medzi základné myšlienky týchto odporúčaní patrí: personalizovaný prístup zameraný na pacienta – zvažovanie potrieb, preferencií a tolerancií každého pacienta, pričom základom úspechu je individualizácia liečby.
Pacient má byť partnerom lekára v starostlivosti o jeho ochorenie. U pacienta je nutné stanoviť individualizované glykemické ciele. Fyzická aktivita a príjem potravy predstavujú dôležitú zložku manažmentu DM2. Na zlepšenie glykemickej kontroly je užitočné mierne zníženie telesnej hmotnosti (5–10 %).
V odporúčaniach je zahrnutá celá paleta antidiabetických liekov, ako sú metformín, deriváty sulfonylurey (glibenklamid, glipizid, gliklazid, glimepirid), meglitinidy (repaglinid, nateglinid) a tiazolidíndióny (pioglitazón, rosiglitazón).
Z nových liekov je uvedená liečba založená na inkretínovom účinku: injekčné agonisty receptorov pre GLP‑1 (exenatid, exenatid s predĺženým účinkom, liraglutid) a orálne inhibítory dipeptidylpeptidázy 4 (sitagliptín, vildagliptín, saxagliptín, linagliptín, alogliptín).
Z menej často používaných liekov sú spomenuté inhibítory alfa‑glukozidazy (akarbóza, miglitol, voglibóza), sekvestrant žlčových kyselín (colesevelam), dopamínový agonista (bromokriptín) a amylínový agonista (pramlintide).
Vysoký hypoglykemizujúci účinok majú metformín, deriváty sulfonylurey, tiazolidíndióny a agonisty receptorov pre GLP‑1 (očakávaný pokles HbA1c ~ 1,0–1,5 %). Nižší účinok majú meglitinidy, inhibítory DPP‑ 4, inhibítory alfa‑glukozidazy, colesevelam a bromokriptín (~ 0,5–1,0 %).
V dôsledku progresívnej dysfunkcie B buniek pankreasu, ktorá charakterizuje DM2, je často potrebná liečba inzulínom. Vzhľadom na to, že väčšina pacientov má určitú endogénnu sekréciu inzulínu, nie sú vždy potrebné komplexné a intenzívne inzulínové režimy ako pri diabetes mellitus 1. typu. Pokiaľ pacient nie je výrazne hyperglykemický alebo symptomatický, typicky sa pridáva bazálny inzulín (intermediárny humánny NPH inzulín alebo dlhodobo účinkujúci inzulínový analóg – glargín, detemir). Glargín a detemir majú nižší výskyt nočnej hypoglykémie v porovnaní s NPH inzulínom. Pri liečbe detemirom je nižší prírastok na hmotnosti. V dôsledku progresívneho zníženia inzulínovej sekrečnej kapacity niektorí pacienti vyžadujú pridanie prandiálneho rýchlo účinkujúceho inzulínu pred jedlom. Typicky sa podávajú rýchlo účinkujúce inzulínové analógy (inzulín lispro, inzulín aspart, inzulín glulisin). Ich podávanie vedie k lepšej postprandiálnej glykemickej kontrole v porovnaní s humánnym rýchlo účinkujúcim inzulínom (regulárnym inzulínom), ktorý má menej vhodný farmakokinetický profil v tejto klinickej situácii. V niektorých prípadoch je vhodné použitie premixovaných inzulínov alebo premixovaných inzulínových analógov [8,19].
V závere článku v prehľadnej tabuľke autori uvádzajú kľúčové údaje:
• glykemické ciele a hypoglykemická liečba musia byť individualizované,
• diéta, cvičenie a edukácia sú základnou zložkou liečebných programov DM2,
• optimálnym liekom prvej línie je metformín, ak nie je kontraindikovaný,
• existujú len obmedzené dáta usmerňujúce liečbu po metformíne, racionálnym prístupom je kombinovaná liečba s pridaním 1– 2 orálnych alebo injekčných liekov so snahou minimalizovať nežiaduce účinky liečby, • na udržanie glykemickej kompenzácie mnoho pacientov bude potrebovať inzulínovú liečbu samotnú alebo v kombinácii s inými liekmi,
• všetky liečebné rozhodnutia, ak je to možné, by mali byť v spolupráci s pacientom so zameraním na jeho preferencie, potreby a hodnoty,
• hlavným cieľom liečby musí byť zníženie kardiovaskulárneho rizika.
Konsenzuálne stanovisko a algoritmus liečby diabetes mellitus 2. typu Americkej asociácie klinických endokrinológov (AACE ) 2013
AACE (American Association of Clinical Endocrinologists and American College of Endocrinology) vydala konsenzuálne stanovisko a algoritmus liečby, ktorý predstavuje oficiálny názor tejto odbornej spoločnosti [20]. Z hlavných princípov stanoviska je vhodné zdôrazniť nasledujúce body:
• pre všetkých pacientov s DM je nevyhnutná optimalizácia životného štýlu (OŽŠ), ktorá by však nemala oddialiť farmakoterapiu,
• farmakoterapia sa má začať súčasne s OŽŠ a má sa upravovať podľa odpovede na OŽŠ,
• cieľové hodnoty HbA1c musia byť individualizované podľa rôznych faktorov (vek, komorbidity, dĺžka trvania DM, riziko hypoglykémie, motivácia pacientov, adherencia, očakávaná dĺžka života),
• optimálna hodnota HbA1c je ≤ 6,5 % DCCT, ak je dosiahnuteľná bezpečným a cenovo dostupným spôsobom,
• u konkrétneho pacienta môžu byť cieľové hodnoty HbA1c vyššie, pričom sa môžu meniť v priebehu času,
• medzi ciele glykemickej kompenzácie patrí glykémia nalačno a postprandiálna glykémia sledovaná pomocou selfmonitoringu glykémií,
• výber terapie musí byť individualizovaný podľa typu pacienta a podľa charakteristických vlastností jednotlivých liečiv,
• v algoritme sú zahrnuté všetky farmaká, ktoré sú schválené FDA, včítane agonistov GLP‑1 receptorov, inhibítorov DPP‑4 a inhibítorov sodiko‑ glukózového kotransporteru‑2 (SGLT‑2),
• účinnosť liečby má byť sledovaná v častých intervaloch, až do dosiahnutia stabilizovaného stavu (tj. každé tri mesiace),
• kritériá účinnosti sú HbA1c, selfmonitoring glykémie (glykémia nalačno, postprandiálna glykémia), dokumentovaná hypoglykémia alebo podozrenie na hypoglykémiu,
• vyššiu prioritu má mať bezpečnosť a účinnosť liečby ako samotná úvodná cena liečby, vzhľadom na to, že pri celkovom hodnotení cena farmakoterapie predstavuje len malú časť nákladov na diabetologickú starostlivosť,
• algoritmus predstavuje konsenzus špecialistov, ktorí majú klinické skúsenosti z ambulantnej praxe,
• algoritmus poskytuje zásady určenia priorít a racionálneho výberu jednotlivých liečebných režimov.
Aktuálne terapeutické prístupy v roku 2014
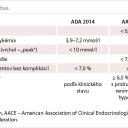
Kľúčovou úvodnou otázku pri tvorbe algoritmov je stanovenie glykemických cieľov. Ciele liečby DM2 z pohľadu rôznych odborných spoločností sú uvedené v tab. 2 [20–22].
Podľa viacerých autorov terapeutické stratégie majú byť dynamické a flexibilné [7,11]. Na základe aktuálne schválených SPC Európskou liekovou agentúrou [12], je možné zostaviť perspektívny pracovný návrh algoritmu liečby DM2, ktorý zahŕňa inhibítory sodikovo‑ glukózového kotransporteru‑2 (SGLT‑2) (graf 2).
Prvým inhibítorom SGLT‑ 2, ktorý bol schválený EMA pre použitie v EÚ, je dapagliflozín (12. 11. 2012), následne bol schválený kanagliflozín (15. 11. 2013) a v štádiu schvaľovania je empagliflozín.
Podľa SPC liečba dapagliflozínom je indikovaná u dospelých pacientov vo veku 18 rokov a starších s DM2 na zlepšenie kontroly glykémie ako:
Monoterapia – keď samotná diéta a pohybová aktivita neposkytujú dostatočnú kontrolu glykémie u pacientov, u ktorých sa užívanie metformínu kvôli neznášanlivosti považuje za nevhodné.
Prídavná kombinovaná liečba – v kombinácii s inými liekmi znižujúcimi hladinu glukózy vrátane inzulínu, keď tieto spolu s diétou a pohybovou aktivitou neposkytujú dostatočnú kontrolu glykémie (pre dostupné údaje o rôznych kombináciách).
Prakticky rovnaké indikácie sú v SPC kanagliflozínu.
Prínosom ku lepšej spolupráci pacienta je schválená fixná kombinácia dapagliflozínu s metformínom.
Klinické použitie inhibítorov SGLT‑2 v Slovenskej republike bude závisieť od času schválenia týchto liekov regulačnými autoritami a od znenia IO.
Záver
Prístupy k liečbe diabetes mellitus sa dynamicky vyvíjajú. Hoci základné informácie na tvorbu a interpretáciu algoritmov vychádzajú z medicíny dôkazov, algoritmy národných a medzinárodných spoločností na riešenie rôznych klinických otázok sa môžu v niektorých bodoch líšiť, vzhľadom na to, že niektorým vstupným údajom sa môžu prisudzovať rozličné významové hodnoty, čo následne ovplyvňuje výstupné údaje.
Pri tvorbe a hodnotení algoritmu je dôležitý stupeň medicínskeho poznania v čase tvorby konkrétneho algoritmu, adresát, pre ktorého je algoritmus vytvorený, zdravotnícky systém a farmakoekonomické hodnotenie [1,11].
Literatúra
1. Uličiansky V. Klinická prax a algoritmus. In: Algoritmus liečby diabetes mellitus 2. typu. Košice, Via medica 2008: 109–111.
2. Kasal P, Svačina Š et al. Lékařská informatika. Praha, Karolinum 1998; 540 s.
3. Rodbard HW, Jellinger PS, Davidson JA et al. Statement by an American Association of Clinical Endocrinologists/American College of Endocrinology consensus panel on type 2 diabetes mellitus: an algorithm for glycemic control. Endocr Pract 2009; 15(6): 540–559.
4. Canadian Diabetes Association 2008 Clinical Practice Guidelines for the Prevention and Management of Diabetes in Canada. Can J Diabetes 2008; 32 (Suppl 1): S1–S201.
5. National Collaborating Centre for Chronic Conditions. Type 2 diabetes. National clinical guidelines for management in primary and secondary care (update). Available from: http://www.nice.org.uk/ nicemedia/pdf/CG66diabetesfullguideline.pdf.
6. Matthaei R, Bierwirth R, Frtische A et al. Medical antihyperglycaemic treatment of diabetes mellitus type 2. Update of the evidence‑based guidelines of the German Diabetes Association. 2008.
7. Working Group for Consensus and Clinical Guidelines of the Sociedad Espańola de Diabetes, Spain. Recommendation for the pharmacological treatment of hyperglycemia in type 2 diabetes. Endocrinol Nutr. 2011; 58(3): 112–120.
8. Inzucchi SE, Bergenstal RM, Buse JB et al. Management of hyperglycemia in type 2 diabetes. A patient‑centered approach. Position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2012; 35(6): 1364–1379.
9. Uličiansky V, Mokáň M, Némethyová Z et al. Odporúčania Slovenskej diabetologickej spoločnosti pre diagnostiku a liečbu diabetes mellitus 2. typu. Turany P+M, SDS 2007: 79 s.
10. Uličiansky V, Schroner Z, Galajda P et al. Algoritmus liečby diabetes mellitus 2. typu v klinickém praxi. Diabetes a obezita 2011; 11(22): 9–32.
11. Pozzilli P, Leslie RD, Chan J et al. The A1C and ABCD of glycaemia management in type 2 diabetes: a phycisian’s personalized approach. Diabetes Metab Res Rev 2010; 26(4): 239–244.
12. Európska lieková agentúra (EMA). Available from: www.ema.europa.eu.
13. Ministerstvo zdravotníctva. Indikačné obmedzenia. Available from: www.health.gov.sk.
14. Štátny ústav pre kontrolu liečiv (ŠÚKL). Available from: www.sukl.sk.
15. Uličiansky V, Schroner Z. Algoritmus liečby diabetes mellitus 2. typu 2013. Interná med. 2013; 13(5): 267–270.
16. Uličiansky V. Farmakoterapia diabetes mellitus. In: Uličiansky V, Schroner Z, Galajda P, Mokáň M. Diabetes mellitus v zrelom veku. Martin, Quick Print 2013: 32–92.
17. Scirica BM, Bhatt DL, Braunwald E et al. Saxagliptin and cardiovascular outcomes in patients with type 2 diabetes mellitus N Engl J Med 2013; 369(14): 1317–1326.
18. White WB, Cannon CHP, Heller SR et al. for EXAMINE Investigators. Alogliptin after Acute Coronary Syndrome in Patients with Type 2 Diabetes. N Engl J Med 2013; 369(14): 1327–1335.
19. Uličiansky V, Schroner Z. Čo prináša najnovšie stanovisko (Position statement) Americkej diabetologikej asociácie (ADA) a Európskej asociácie pre štúdium diabetu (EASD) pre klinickú prax? Interná med 2012; 12(4): 154–161.
20. American Association of Clinical Endocrinologists’ (AACE) comprehensive diabetes management algorithm 2013 consensus statement. Endcorine practice 2013; 19 (Suppl 2): 1–48
21. Clinical Guidelines Task Force. Global Guideline for Type 2 Diabetes. International Diabetes Federation, 2012, 117 s.
22. American Diabetes Association. Standards of Medical Care in Diabetes – 2014. Position Statement. Diabetes Care 2014; Suppl 1: S14–S80.
MU Dr. Vladimír Uličiansky
Via medica, s.r.o. Košice
vladouli@centrum.sk